診療案内
婦人科
1.婦人科悪性腫瘍に対する集学的治療
当院は日本婦人科腫瘍学会の定める婦人科腫瘍専門医制度修練指導施設の一つであり、日本産科婦人科内視鏡学会の定める認定研修施設です。熟練した婦人科腫瘍専門医・がん治療認定医・内視鏡技術認定医を中心に、子宮や卵巣などにできた婦人科悪性腫瘍に悩む患者さんの治療に日々取り組んでいます。院内の各診療科と連携して最新の画像診断機器を用いて詳細に検討し、病変を病理学的診断と分子診断を組合わせて、丁寧な診断を行い、最適な治療選択肢を協議してご提案しています。また積極的にがん遺伝子パネル診療にも取り組んでいます。
手術を選択される患者さんには、適応が満たされる場合は低侵襲(腹腔鏡下やロボット支援下手術)を推進しております。初期の子宮体癌、子宮頸癌には低侵襲手術を中心に、症例に応じて高位のリンパ節郭清術も鏡視下手術で行っています。一方、腹腔内に広く播種するような進行卵巣癌に対しては、腫瘍減量手術(多臓器合併切除含む)や再発腫瘍に対する根治手術は拡大手術を積極的に他科と連携して実施しています。消化器外科・泌尿器科と連携し、鏡視下骨盤内臓除臓術も症例に応じて行っています。このように最も適切な治療を患者さんに提示できるよう努めています。また進行し手術適応になりがたい婦人科癌に対しては、化学療法・放射線療法や新規に承認されました分子標的薬を組み合わせた集学的治療を行っています(図1)。また、遺伝性乳癌卵巣癌患者さんに対する予防的卵巣卵管切除術や、若年がん患者さんに対する妊孕能温存手術や、がん患者さんへのトータルヘルスケア(がんヘルスケア)にも力を入れており、婦人科がんの予防から診断、治療、その後のケアまで充実した婦人科癌診療の実現を目指しています。
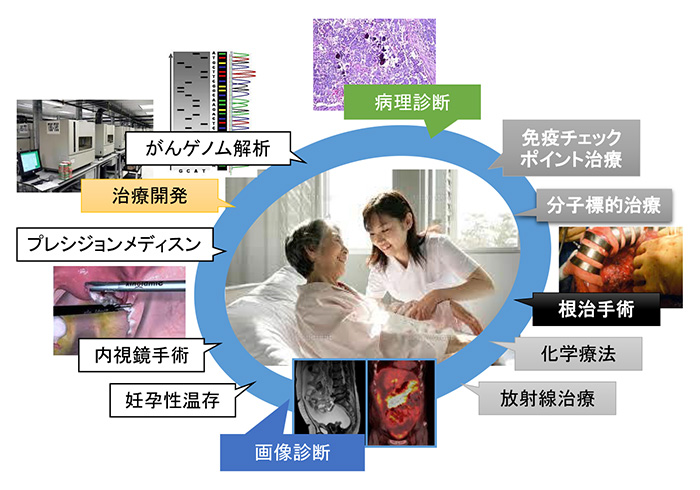
図1:当科で取り組む集学的婦人科がん治療
2.個別化する手術治療:
腹腔鏡手術、ロボット手術、妊孕能温存手術
当科では悪性腫瘍のみならず子宮筋腫や子宮内膜症などの良性疾患にも積極的に手術を行っています。婦人科手術は年間400件-500件前後(図2)に上りますが、早期の社会復帰や分娩など患者さんそれぞれの希望が叶うよう、個別化治療に取り組んでいます。

図2:当科における婦人科手術件数の推移(日帰り手術枠も含む)
特に力を入れているのが、手術侵襲の軽減を目的とした内視鏡手術(腹腔鏡、ロボット手術)です(図3、図4)。適応症例において、低侵襲(鏡視下)手術を積極的に選択しています。ロボット手術は、より精緻で安全性の高い手術が可能であり、早期子宮体癌、良性子宮疾患、骨盤臓器脱手術を中心に積極的に実施しています。現在はDa Vinci Xi、hinotori、Hugoの3台体制でロボット手術を運用しています。

図3:当科における全身麻酔管理下の婦人科手術件数の推移(中央手術枠)
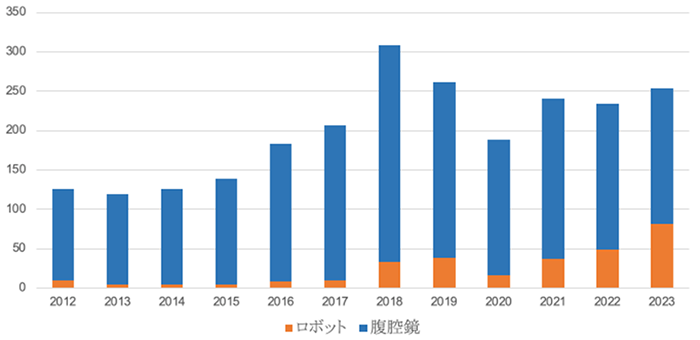
図3:当科における全身麻酔管理下の婦人科手術件数の推移(中央手術枠)
良性疾患の器質的疾患をもつ患者さんに対しては低侵襲手術を行い、女性のライフステージに合わせた治療を選択しQuality Of Lifeの向上に努めます。当院では不妊治療の2本柱である、鏡視下手術(腹腔鏡・子宮鏡)と生殖補助医療の両方を、内視鏡技術認定医(腹腔鏡・子宮鏡)、生殖医療専門医のもとで行うことができます。不妊治療のみでは、妊娠に至らない子宮筋腫、子宮内膜症を合併した不妊症の患者さんには、Reproductive Surgeryを併用して妊娠率の向上に努めます。当科では術後癒着を回避し、妊孕性を向上させるために鏡視下手術を選択し行います。Reproductive Surgeryのみを当院で行うことも可能です。当科では11人がロボット支援下手術者の資格を有し、日本産科婦人科内視鏡学会の5人のロボット手術認定医と6人の腹腔鏡技術認定医が在籍しています。
機能温存手術についても、病変の性格や広がりに応じて積極的に行っております。子宮頸癌では子宮周囲の組織(基靭帯)を併せて取ることで排尿機能が低下することもありますが、神経を温存することで、排尿機能の低下が抑えられます。子宮頸癌では3割以上の患者さんが40歳未満と若年患者が多く、子宮を摘出するとその後の妊娠が望めません。当科では妊孕能温存希望が強く、腫瘍が小さく再発リスクの低い若年患者さんには子宮体部を残す妊孕性温存手術(トラケレクトミー)を行っています。当科ではこれまでに30人以上の患者さんにトラケレクトミーを行っていますが、4分の1の患者さんが術後にご自分の赤ちゃんを抱くことができています。
3.がん遺伝子診療とセカンドオピニオン外来
当科は、がんゲノム医療中核拠点病院婦人科腫瘍ユニットの主体として、腫瘍内科、放射線科、病理部、遺伝子診療部の協力のもと、進行・再発婦人科悪性腫瘍に対して手術、化学療法、放射線療法などを駆使し、最適な集学的治療を行ってきました。そしてがん遺伝子パネル検査の普及とともに、がんゲノムに基づく診療も積極的に取り入れ、最適な治療の実装に努めています。
さらに近年の分子標的薬(PARP阻害薬:オラパリブ、ニラパリブ)やマルチキナーゼ阻害薬(レンバチニブ)や免疫チェックポイント阻害薬(ペムブロリズマブ)とそれらに付随したコンパニオン診断(My choice HRD検査、BRCA検査、MSI検査)の薬事承認を受けて、進行・再発婦人科悪性腫瘍に対して個別化した薬物療法が同時に展開しており、当該検査や診断とそれらに基づく治療選択が複雑化しています。そこで、当科では2022年11月から、婦人科がんセカンドオピニオン専門外来(要予約、保険外診療)を新設し、現在の婦人科悪性腫瘍治療に対する最適な診断・治療法に対する意見やアドバイスをご提供しております。ご希望される方に臨床試験の紹介を行っています。希少がんなど、対応の難しい疾患にも積極的に対応しています。また婦人科がんサポーティブケア外来を開設し、治療中・治療後のがん患者さんのケアにも取り組んでいます。
詳しくは、婦人科悪性腫瘍セカンドオピニオン外来:
婦人科悪性腫瘍セカンドオピニオン外来
4.がんサポーティブケア外来
婦人科がんの治療においては、手術、従来の抗癌剤を用いた化学療法、放射線療法に加えて、新規の分子標的薬や免疫チェックポイント阻害薬などの登場により、治療の選択肢が急速に広がっています。治療の進歩に従い、疾患の治療成績の改善も期待され、がんサバイバーは増加しています。このような状況の中、がんの治癒と合わせてがん患者における生活の質(quality of life, QOL)の維持は、婦人科がん治療において大変重要な課題となっています。
婦人科がんの治療では、標準治療に伴って両側卵巣の外科的摘出により医原性の閉経に至る方が多いという特殊性があります。すなわち、治療に伴う合併症、副作用だけでなく、更年期障害が加わり、より多岐にわたる症状が出現する可能性があります。このうち、医原性閉経により生じる更年期症状については、ホルモン補充療法を行うことで軽減されることが期待されます。

当科では、当科で治療を行なった婦人科がん治療に伴い起こる合併症、今後ますます多様化する副作用の重点的な管理を行うこと、ホルモン補充療法のリスクベネフィットを十分説明し、その上で希望される方にはホルモン補充療法の提案を行なうことを目的とし、がんサポーティブケア外来を開設いたしました。
また、研究段階ではありますが、がん患者の体調や症状をより正確に素早く把握するための手段として、企業と協力してスマートフォンアプリケーションの開発を行なっており、これらを日常診療に生かすことができるよう日々取り組んでおります。 がん治療サポートアプリ「ハカルテ」についてはリンクを参照ください。
